Synergien
Fotos
Iona Dutz

Die Fortentwicklung von Medizinprodukten lebt von der Kooperation zwischen Anwendern aus der Medizin und Entwicklern aus der Industrie. Prof. Dr. Christoph Josten verrät uns am Universitätsklinikum Leipzig mehr über die Rolle und Trends der mobilen Bildgebung im unfallchirurgischen OP sowie über die diesbezügliche Zusammenarbeit mit Ziehm Imaging.

Professor Josten, was zeichnet in Ihren Augen das Universitätsklinikum in Leipzig aus?
Das Universitätsklinikum Leipzig ist das zweitälteste Universitätsklinikum im deutschsprachigen Raum. Es hat einen sehr guten Ruf, was sich auch in wiederkehrenden Auszeichnungen widerspiegelt. Vor acht Jahren stand ich vor der Herausforderung, die Fachgebiete Orthopädie und Unfallchirurgie zusammenzuführen. Es ist mir gelungen, die Klinik für Orthopädie, Unfallchirurgie und plastische Chirurgie zu einer der großen universitären Einrichtungen in Deutschland aufzubauen, sowohl was die Patientenzahlen betrifft als auch das medizinische Spektrum. Das Universitätsklinikum ist als Level-1-Traumazentrum zertifiziert, hat sowohl die höchste Stufe des Endoprothetikzentrums als auch die in der Wirbelsäulenchirurgie. Außerdem verfügt die Klinik über sehr moderne Strukturen. Das Amt des Klinikdirektors gilt nicht auf Lebenszeit, wie das an den meisten anderen Hochschulen in Deutschland üblich ist. Der geschäftsführende Direktor wird von den fünf gleichberechtigten berufenen Professoren der Fachbereiche Unfallchirurgie, Orthopädie, Wirbelsäulenchirurgie, Arthroskopie-Sportmedizin und Plastische Chirurgie in einem regelmäßigen Turnus gewählt, was natürlich das Teamgefühl stärkt. Ich bin stolz, dass uns das in Leipzig bisher so gut gelungen ist.
Bevor Sie medizinischer Vorstand des Universitätsklinikums Leipzig wurden, waren Sie 40 Jahre lang selbst in der Unfallchirurgie tätig. Was fasziniert Sie an diesem Fachgebiet?
Oft befinden sich Patienten in lebensbedrohlichen Situationen. Man muss schnell Entscheidungen treffen können, über gute, breit gefächerte medizinische Kenntnisse und manuelles Geschick verfügen. Diese Kombination hat mich seit jeher so fasziniert, dass ich den Entschluss Unfallchirurg zu werden, nie bereut habe.
Welche Rolle spielt die Bildgebung in der Unfallchirurgie?
Eine optimale Bildgebung ist in der Unfallchirurgie nicht wegzudenken und essentieller Qualitätsbestandteil. Gute, scharfe Bilder sind natürlich schon für die Diagnosestellung wichtig. Aber auch während des Eingriffs ist eine gute Bildgebung essenziell, um OP-Schritte objektiv zu beurteilen. Nach, bestenfalls schon während, der Operation kann dank guter Bilder kontrolliert werden, ob der Operateur mit dem Ergebnis zufrieden ist oder ob er nochmal nachsteuern muss.
Warum haben Sie sich bei der Bildgebung für einen mobilen C-Bogen entschieden?
Ich versuche es mal so auszudrücken: Wenn ich ein Auto mit Vier-Rad-Antrieb bekomme, dann nehme ich das auch. Seit den 80er-Jahren, als der erste mobile C-Bogen von Ziehm Imaging auf den Markt kam, zählte dieser zu meinem operativen Alltag. Zuvor war es bei einer Fraktur in der Regel so, dass ein Röntgenassistent aus der Röntgenabteilung kommen musste. Viele OP-Beteiligte verließen den Saal, einige, mit Bleiwesten geschützt, blieben beim Patienten. Dann wurden Röntgenaufnahmen vorgenommen und auf einer Röntgenkassette gespeichert. Diese musste dann im ungünstigsten Fall in die Abteilung für Radiologie gebracht werden. Manchmal dauerte es bis zu 15 Minuten, bis man ein Bild bekam, das dann im schlechtesten Fall unterbelichtet oder unscharf war. Durch die intraoperative Bildgebung hat sich dieser Prozess deutlich verbessert. Der mobile C-Bogen wird in den OP geschoben, die Bilder können direkt aufgenommen und am Monitor angezeigt werden.
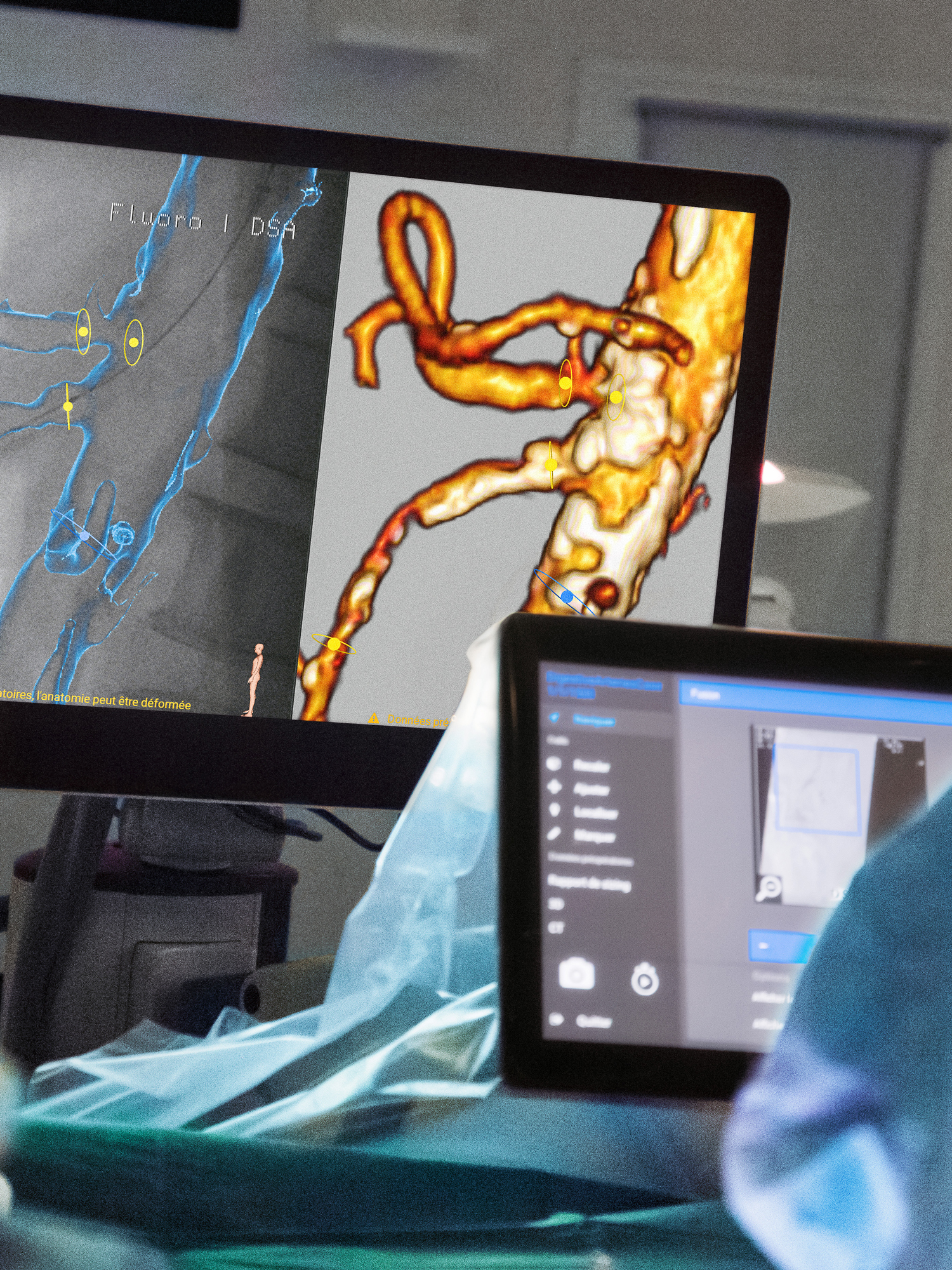
Lange Zeit waren bei der intraoperativen Bildgebung 2D-Bilder üblich. Gerade in den Fachgebieten Orthopädie und Unfallchirurgie gewinnt seit Jahren die 3D-Bildgebung enorm an Bedeutung. Welche Vorteile bietet ein dreidimensionales Bild?
Wir waren eine der ersten Pilotkliniken, die mit der 3D-Technik in der Bildgebung gearbeitet hat, als diese auf den Markt kam. Das war, wie wenn man heute einen Film mit einer 3D-Brille sieht. Dank der Dreidimensionalität taucht man viel detaillierter in die anatomische Struktur ein. Beim zweidimensionalen Röntgen sieht man nur zwei Ebenen. Dazwischen sind aber zig Winkelgrade, die etwas verdecken oder die nicht richtig visualisiert werden können. Um ein brauchbares Bild zu bekommen, hätte man oft unzählige Röntgenbilder machen müssen. Mit dem 3D-Scan erzeugt man deutlich weniger Röntgenbelastung und anatomische Strukturen sind wesentlich besser erkennbar. Das hat mir vor allem bei komplexen Frakturen enorm geholfen, einerseits den Fraktur- und Repositionsmechanismus besser zu verstehen und andererseits natürlich auch, das Ergebnis nach dem Eingriff zu kontrollieren. Das 3D-Bild ist viel aufschlussreicher und aussagekräftiger, da man alle Ebenen des Gelenks und auch mögliche zusätzliche Stufen sieht, die man bei einer 2D-Aufnahme leichter übersehen kann. Meiner Meinung nach hat die Weiterentwicklung in der 3D-Bildgebung einen enormen Wissenszuwachs und eine deutliche Verbesserung in der Versorgungsqualität gebracht.
Eben haben Sie die intraoperative Kontrolle mit Hilfe des 3D-Scans angesprochen. Wie hat diese Ihnen während Ihrer Arbeit als Unfallchirurg geholfen?
Ich war einer der ersten Unfallchirurgen, der die Auffassung vertrat, dass die intraoperative 3D-Kontrolle ein Muss werden sollte. Man hat damit die Möglichkeit, noch vor dem Ende einer Operation das Ergebnis einzuschätzen und so einen eventuell notwendigen operativen Folgeeingriff einschließlich Narkose zu verhindern. Denn wie erklärt man einem Patienten bei der Röntgenkontrolle am nächsten Tag, dass das OP-Ergebnis nicht optimal ist? Dass er entweder das Resultat mit allen Konsequenzen akzeptieren oder einem weiteren Eingriff zustimmen muss? Ein weiteres Argument für den intraoperativen 3D-Scan ist die sehr gute Bildqualität. Früher musste gerade bei komplexen Frakturen, Repositionsmanövern und Osteosynthesen oftmals ein postoperatives CT gemacht werden, um das Ergebnis des Eingriffs zu kontrollieren. Mittlerweile ist die 3D-Bildgebung oft so gut, dass kein Qualitätsunterschied mehr zum CT erkennbar ist. Außerdem kommt die deutlich geringere Strahlenbelastung sowohl dem Patienten als auch dem Anwender zugute. Meiner Meinung nach ist die intraoperative 3D-Bildgebung heute aus keinem fortschrittlichen unfallchirurgischorthopädischem OP mehr wegzudenken.
Wie wird sich Ihrer Meinung nach die 3D-Bildgebung in Zukunft verändern?
Wenn man den Fokus der bildgebenden Systeme auf die Qualität der Bildgebung, Reduktion der Strahlenbelastung und einfache Handhabung setzt und diesen um die digitale Vernetzung von Systemen erweitert, gibt es enormes Entwicklungspotenzial. So kann es zukünftig möglich sein, auch Weichteile und Gefäße besser darzustellen. In diesen Bereichen sehe ich noch Potenzial, um eben auch über die Unfallchirurgie hinaus andere medizinische Fachgebiete am Fortschritt teilhaben zu lassen.
Mit C-Bögen von Ziehm Imaging ist es auch möglich, navigierte Eingriffe durchzuführen. Wie wichtig war Ihnen die Navigation bei Operationen?
Ich war schon sehr früh ein Anhänger der Navigation. Bereits vor rund 20 Jahren habe ich angefangen, CT-basiert zu navigieren. Das war zu diesem Zeitpunkt noch sehr umständlich, hat viele Fragen aufgeworfen, war zeitintensiv und qualitativ nicht ausreichend. Deswegen habe ich damals beschlossen, weitere Fortschritte abzuwarten. Als dann Mitte der 2000er die bildverstärkergestützte Navigation auf den Markt kam, habe ich wieder damit gestartet, und mir ist schnell bewusst geworden, dass die Weiterentwicklung ein Quantensprung war. Die Vorteile der 3D-Bildgebung, die wir eben besprochen haben, konnten dann mit der Navigation verbunden werden. Die Genauigkeit war großartig. Von da an war es möglich, weit mehr Operationen minimalinvasiv durchzuführen und Operationsausmaße zu reduzieren. Hinzu kam, dass die Bildgröße dank der Einführung des Flat-Panels erweitert worden ist. Mit den größeren Bildausschnitten war es möglich, auch in komplexeren, größeren Körperregionen gut und sicher zu navigieren. Seitdem war es für mich eigentlich ein Muss, bestimmte Eingriffe navigiert durchzuführen. Man braucht deutlich weniger postoperative Kontroll-CTs, da die mittels des mobilen C-Bogens von Ziehm Imaging intraoperativ gewonnenen 3D-Bilder eine durchaus gleich gute Bildqualität bieten. Dennoch ist es meiner Meinung nach wichtig, dass man auch ohne Navigation die operativen Herausforderungen bewältigen kann und sein Operationsrepertoire technisch beherrscht, damit man jederzeit auch ohne Navigation operieren könnte, falls es notwendig wird.
Wie sehen Sie denn den Markt für Navigation und Robotik?
Wir, als Klinikum, sind uns sicher, dass die Fortschritte in der Bildgebung, der Navigation und der computerassistierten Chirurgie unaufhaltsam sind, da sie zu einer enormen Qualitätsverbesserung von vielen invasiven Eingriffen führen. Deswegen haben wir letztes Jahr das ›Zentrum für computerassistierte und navigierte Chirurgie‹ gegründet. Außerdem bekommen wir dieses Jahr drei hochmoderne Operationssäle, die mit den neuesten Systemen der CT- und 3D-gestützten Navigation ausgestartet sein werden. Die Qualitätsstandards von Operationen sind mittlerweile so hoch, dass man ohne solche Systeme nicht mehr dem Anspruch der heutigen Hightech-Medizin gerecht werden kann.
Sie denken also, dass die Navigation auch in Zukunft weiterhin an Bedeutung gewinnt?
Man kann die Entwicklung in diesem Bereich sehr gut mit dem Straßenverkehr vergleichen. Früher haben viele Menschen behauptet, sie bräuchten kein Navigationssystem im Auto, da sie einen ausgeprägten Orientierungssinn hätten. Heute fährt nahezu keiner mehr ohne. Man weiß zwar, dass man es vielleicht nicht tagtäglich braucht, aber wenn die Strecke dann doch unbekannt ist oder man die schnellste Routenführung sucht, greift man unweigerlich auf die Navigation zurück. Genauso ist es auch mit der Navigation im OP. Deshalb glaube ich, dass es in vielen Bereichen noch Potenzial gibt, wo man es heute noch nicht für möglich hält. Da Navigationssysteme eine Qualitätsverbesserung mit sich bringen, werden diese auf jeden Fall noch weiter an Bedeutung gewinnen.
Lassen Sie uns nochmal ein Stück zurück in die Vergangenheit blicken. Wann und warum haben Sie sich für die Arbeit mit Durchleuchtungssystemen von Ziehm Imaging entschieden?
Das ist schon so lange her, das kann ich gar nicht mehr so genau sagen – mit Sicherheit schon über 30 Jahre. Mir ist Ziehm Imaging vor allem aufgefallen, da die Geräte deutlich handlicher waren als andere auf dem Markt. Da der Platz im Operationssaal meist sehr begrenzt ist, war und ist dieses Kriterium enorm wichtig. Außerdem bietet Ziehm Imaging sehr bedienfreundliche Durchleuchtungssysteme an. Aber natürlich steht über allem die sehr gute Bildqualität. Wenn also eine bessere Bedienbarkeit hinzukommt, die Geräte leichter zu manövrieren sind und weniger Platz benötigen, dann sind das überzeugende Argumente.
Sie haben ja in den letzten Jahren viel mit Ziehm Imaging zusammengearbeitet. Wie kann man sich die Kooperation vorstellen?
Wenn eine innovative Firma wie Ziehm Imaging auf Ärzte stößt, die Interesse an neuen Entwicklungen haben, dann entsteht fast zwangsläufig eine konstruktive Zusammenarbeit. Ziehm Imaging ist meiner Erfahrung nach sehr offen für ärztliche Rückmeldungen mit ihren Systemen und daraus resultierenden Bedürfnissen und Wünschen. Wir haben uns damals ziemlich früh für Entwicklungsprojekte mit Ziehm Imaging entschieden und gemeinsam klinische und anatomische Studien durchgeführt, um zum Beispiel herauszufinden, wie wir die Bildqualität verbessern und gleichzeitig die Strahlenbelastung verringern können. Aus einer so vertrauensvollen und ergebnisorientierten Zusammenarbeit entstehen dann neue Projekte, wie zum Beispiel Systeme, die letztlich zum Wohle der Patienten in den Markt eingeführt werden konnten.
Welchen Mehrwert sehen Sie in der Zusammenarbeit mit Ziehm Imaging?
Für mich waren in meiner direkten Zusammenarbeit mit Ziehm Imaging die wichtigsten Aspekte der technische Fortschritt sowie die praxisorientierte Anwendbarkeit und schlussendlich der Nutzen für den Patienten. Außerdem waren auch die internationalen Kontakte von Bedeutung, die durch die Kooperation entstanden sind und sich zu globalen Partnerschaften entwickelten. Gastärzte kamen aus den unterschiedlichsten Ländern und konnten sich von den technischen Möglichkeiten der Systeme selbst überzeugen. Wir konnten Ärzte hier in Leipzig schulen, wodurch dann auch ein umfangreicher medizinischer Austausch entstanden ist. Das war gerade auch für mich, als wissenschaftlich interessierten Hochschullehrer, sehr wichtig. Das sind alles sehr positive Aspekte der Zusammenarbeit zwischen Medizin und Industrie. Es werden nicht nur Produkte entwickelt, die dem Patienten nutzen, sondern diese Produkte werden auch international sowie wissenschaftlich wahrgenommen. So wird ein Beitrag zur Reputation des Produktions- und Wissenschaftsstandorts Deutschland geleistet.
Sie sind mittlerweile Medizinischer Vorstand des Universitätsklinikums Leipzig. Wie hat sich in dieser Rolle die Zusammenarbeit mit Ziehm Imaging verändert?
Aufgrund meiner jetzigen Position arbeite ich nicht mehr persönlich mit Ziehm Imaging zusammen. Das Universitätsklinikum Leipzig ist aber natürlich weiterhin ein Kooperationspartner. Selbstverständlich beobachte ich die Entwicklungen, stehe mit den ärztlichen Kollegen und Anwendern im Austausch und achte darauf, dass ihnen die bestmöglichen Geräte für eine bestmögliche Therapie unserer Patienten zur Verfügung stehen. Und da hoffe ich, dass sich Ziehm Imaging weiterhin, auch ohne meine konkrete Beteiligung, der Forschung sowie Weiter- und Neuentwicklung im Austausch mit Medizinern widmet.
Welche Chancen sehen Sie in der Zukunft für die Zusammenarbeit von Ziehm Imaging mit dem Universitätsklinikum Leipzig?
Zum einen besteht weiterhin die geschäftliche Beziehung, da wir Ziehm Imaging Geräte in unserem Klinikum haben. Das bedeutet, hier wird die Zusammenarbeit auf jeden Fall weitergehen. Aber ich wünsche mir natürlich, dass auch zukünftig eine wissenschaftliche Kooperation mit den Kollegen besteht, die nun die Klinik für Orthopädie, Unfallchirurgie und Plastische Chirurgie führen. Außerdem wünsche ich mir, dass sich Firmen auch in unserem neuen Zentrum für roboterassistierte und navigierte Chirurgie einbringen. Denn das Etablieren eines international führenden Zentrums für eine derartig technisch unterstützte Chirurgie kann nur durch gute Zusammenarbeit gelingen. Hier müssen beide aufeinander zugehen, also sowohl die Industrie auf die Mediziner als auch die Ärzte und Kliniken auf die Firmen, damit dann gemeinsame Projekte realisiert werden können. Deswegen bin ich mir sicher, dass es auch in Zukunft eine fruchtbare Zusammenarbeit geben wird.
Und zum Abschluss noch ein Blick in die Zukunft: Wie stellen Sie sich den optimalen klinischen Workflow in zehn Jahren vor?
Meine Vision eines zukünftigen OP-Ablaufs könnte man vielleicht am besten mit dem autonomen Fahren vergleichen. Man sitzt im Auto, das aufgrund der Navigation selbstständig fährt. Es warnt bei Staugefahr, bremst automatisch und fährt nie zu schnell, so dass der Fahrer nur eingreifen muss, wenn er dem Automatismus nicht vertraut oder in eine absolute Ausnahmesituation gerät. So kann ich mir auch zukünftige Eingriffe vorstellen, die aus einer Kombination von Robotik und Navigation bestehen. Bestimmte Operationsschritte erfolgen dann vollautomatisch und Chirurgen müssen nur noch an kritischen Stellen eingreifen, und das vielleicht nicht mal zwingend vor Ort im Operationssaal.
Weitere Informationen zum Universitätsklinikum Leipzig
Dieses Interview wurde veröffentlicht in Heft 5 (2022).
Download Heft 5 als pdf